Заболевания, связанные с возникновением опухолевых новообразований, нередко могут негативно влиять на кровеносную систему человека. Одним из таких заболеваний является миелоидный лейкоз хронический, который представляет собой беспорядочное распространение и разрастание кровяных клеток. При отсутствии своевременного и эффективного лечения могут возникнуть серьезные последствия, при этом в конечном итоге не исключается смертельный исход. Именно поэтому важно иметь представление о том, что это за заболевание, чтобы вовремя предотвратить его развитие.
Причины возникновения заболевания
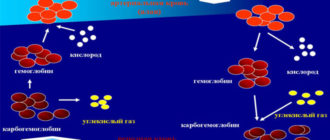
Заболевание миелоидный лейкоз представляет собой одно из наиболее опасных онкологических заболеваний, подвергающее повреждению стволовые клетки костного мозга и их функциональность в организме пациента. Диагностирование у пациента подобного заболевания свидетельствует о том, что в организме пациента начинают активно размножаться незрелые клетки или бласты. Они останавливают развитие здоровых клеток, вследствие чего осуществляется прекращение роста костного мозга.
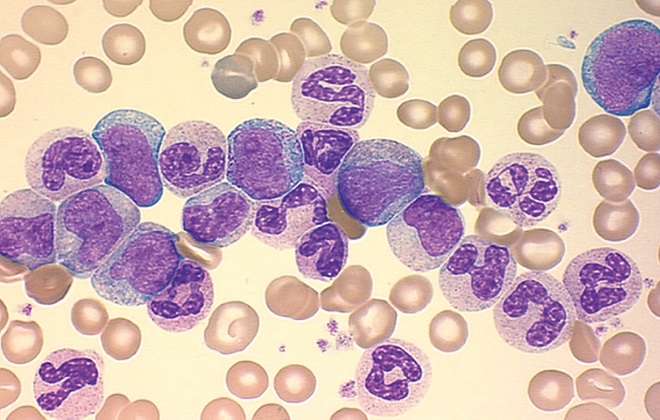
Хронический миелобластный лейкоз, как правило, протекает в несколько стадий, каждая из которых имеет свои определенные отличительные особенности. Первая стадия – хроническая. Она характеризуется постепенным нарастанием лейкоцитоза. В данный период заболевание протекает без проявления симптоматических признаков. В дальнейшем у пациента могут проявляться такие симптомы, как постоянное чувство усталости, чрезмерная потливость пациента, присутствие ощущения тяжести в области левого ребра из-за увеличения селезенки. Следующий этап – акселерация. Симптоматические признаки у пациента проявляются в незначительной форме, возможно повышение температуры тела пациента. При лабораторном исследовании крови выявляется присутствие бластов и промиелацитов. В дальнейшем пациенты обращаются за помощью к специалистам, так как из беспокоят следующие симптомы: возникновение зуда кожных покровов и присутствие жара. После этого наступает стадия терминальная. Характеризуется проявлением болевых ощущений в области суставных соединений, присутствием явно выраженной слабости и значительным повышением температуры тела пациента вплоть до 40 градусов. Пациент значительно теряет в весе, при этом не исключается инфаркт селезенки из-за сильного увеличения. У многих пациентов диагностируется фиброз костного мозга.
Дальнейшая жизнь пациента и ее длительность в данном случае зависит от приема медикаментозных препаратов.
В настоящее время вопрос, связанный с причинами возникновения данного заболевания до конца не изучен. Выявлено лишь несколько факторов, которые могут повлиять на образование патологического процесса в организме пациента:
- структурное изменение стволовых клеток, которые постепенно начинают мутировать и в дальнейшем размножаться,
- влияние вредоносных химических веществ,
- воздействие со стороны ионизирующей радиации.
Не исключено, что на развитие заболевания может повлиять применение лучевой терапии при лечении других онкологических заболеваний, применение химиотерапевтических средств и определенная группа заболеваний вирусной этимологии.
Симптоматические признаки
Как уже было сказано ранее, заболевание лейкемия на начальных этапах своего развития практически ни коем образом себя не проявляет. Нередко заболевание у пациента диагностируется случайным образом в результате обследования функциональности внутренних органов.
Первостепенным признаком является увеличение размеров селезенки и печени.
К основным симптоматическим признакам заболевания относятся:
- возникновение болевого синдрома в левом боку,
- присутствие болевых ощущений в процессе пальпации печени,
- изменение температуры тела пациента,
- появление боли в суставных сочленениях,
- усиленная кровоточивость,
- активное потоотделение.
Опасность возникновения и постепенного развития заболевания заключается в том, что осуществляется негативное воздействие на функциональность нервной системы пациента, которая влечет за собой образование инфаркта, инсульта и паралича отдельных частей тела.
В большинстве случаев заболеванию подвергаются пациенты в более зрелом возрасте, однако и присутствие патологии в детском возрасте имеет место быть. Образуется хронический миелоидный лейкоз вследствие отклонений хромосомной системы. Симптомы проявляются постепенно и представляют собой:
- вялость и апатичность,
- возникновение инфекционных заболеваний частого характера,
- потеря аппетита,
- отставание в общем развитии в отличие от сверстников,
- потеря в весе,
- постоянные носовые кровотечения.
В детском возрасте вылечить хронический миелобластный лейкоз гораздо тяжелее, так как возрастает риск обострения патологического процесса, соответственно, прогноз неблагоприятен, так как продолжительность дальнейшей жизни невелика и не превышает нескольких лет.
Диагностические мероприятия
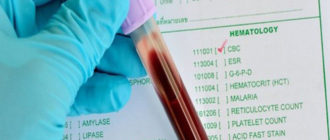
В первую очередь диагностические мероприятия подразумевают проведение опроса, так как иногда пациента могут беспокоить определенные симптомы, и полного лабораторного исследования крови. Такая процедура дает возможность определить уровень всех клеток. В результате выявляется повышенный показатель незрелых белых клеток, количество тромбоцитов и эритроцитов уменьшается. Не менее важным считается проведение биохимического анализа крови, который способствует оцениванию функциональности некоторых внутренних органов, например, печени, селезенки. Таким изменения связаны с попаданием и негативным влиянием лейкозных клеток.
Наиболее информативными методами считаются биопсия и аспирация костного мозга. Тестирования, как правило, проводятся одновременно, а образцы берутся из задней части бедренной кости пациента. К дополнительным методам диагностирования миелоидной формы заболевания относятся компьютерная томография, магнитно-резонансная томография и ультразвуковое исследование.
Методы лечения
Хроническая форма миелолейкоза в обязательном порядке требует лечения под постоянным наблюдением лечащего врача. В зависимости от стадии заболевания и симптоматических признаков решается вопрос относительно госпитализации пациента в лечебное учреждение. Нередко процесс лечения ХМЛ занимает порядка нескольких месяцев. Основные терапевтические направления включают в себя:
- Использование химиотерапии — наиболее эффективный метод, подразумевающий использование определенного ряда медикаментозных препаратов, например, Миелосан, Цитозар, Гексафосфамид.
- Процедура пересадки костного мозга — применяется на начальном этапе развития заболевания, в данном случае проблема может возникнуть из-за отторжения организма стволовых клеток донора, процедура отличается повышенной стоимостью, поэтому она подходит далеко не каждому пациенту.
- Проведение облучения пациента — используется в случае отсутствия положительных результатов после проведения химиотерапии, лучи направляются на область селезенки с целью предотвращения дальнейшего размножения и уничтожения присутствующих патологических клеток, процедура является неэффективной при нарушении процесса свертываемости крови.
- Лейкофорез — проведение процедуры очистки крови пациента от присутствующих в чрезмерном количестве лейкоцитов. Может использоваться в качестве дополнительного терапевтического метода или при отсутствии положительного эффекта от применения медикаментозных препаратов во время активного протекания заболевания.
- Спленэктомия селезенки — хирургическое лечение, подразумевающее удаление данного внутреннего органа из организма пациента, одновременно с этим удаляются многочисленные опухолевые новообразования, что в свою очередь значительно облегчают протекание заболевания и общее состояние пациента, в результате проведения такого рода процедура назначенная ранее медикаментозная терапия повышает свою эффективность. Процедура назначается пациенту в случае обнаружения разрыва внутреннего органа или его угрозе, а также при сильном его увеличение, что доставляет дискомфорт пациенту.
Процесс выздоровления пациента занимает длительный период времени, так как иммунная система подверглась значительному ослаблению. Пациенту необходимо запастись терпением и выполнять все необходимые рекомендации лечащего врача, чтобы для начала устранить все имеющиеся симптомы. Полное выздоровление наступает после того, как донорские клетки в организме пациента полностью приживутся.
Терапевтические методы подбираются индивидуально. В зависимости от особенностей организма и протекания заболевания. Многим пациентам назначаются цистологические препараты, однако их применение способно провоцировать возникновение побочных эффектов в виде тошноты и рвоты, потери волосяного покрова, ломкости ногтевой пластины, заболевания зубов, воспалительных процессов в области желудка и нарушения функциональности кишечника. Все эти негативные проявления могут повлечь за собой образование нескольких синдромов. Первый — ДВС, образуется в результате погибания патологических клеток, сопровождающегося сужением просветов мелких капилляров. Второй — ретиноидный, провоцирует возникновение осложнений в виде лихорадки, отдышки или понижения артериального давления. В более тяжелых случаях медицинские специалисты прибегают к хирургическому вмешательству.
Этот процесс подразумевает полное удаление селезенки.
Помимо основных методов лечения, особое внимание следует уделить питанию пациента. Из рациона следует исключить продукты питания, в состав которых входят красители, консерванты и ароматизаторы. Пища должна быть калорийной. Рацион пациента должен включать в себя мясные продукты, крупы, молочные изделия. Исключите консервацию и приправы. Лучше блюда готовить на пару или посредством запекания в духовке. Избавьтесь от вредных привычек, так как они способны усугубить ситуацию. Рекомендуется больше времени находиться на свежем воздухе, носить специальную маску с целью предотвращения заражения инфекцией или вирусом. Прогноз на дальнейшую жизнь пациента, как правило, неблагоприятен.
Что касается профилактических мероприятий, то их на сегодняшний день не существует. Это связано с тем, что возникновение заболевания происходит внезапно. Таким образом, серьезность хронической формы миелоидного лейкоза говорит сама за себя. В данном случае важна своевременность диагностирования и использования грамотно подобранных терапевтических мероприятий.